Postectomia (circuncisão) em adultos: quando é indicada, como é feita e o que esperar da cirurgia
- Dr. Charles Riedner
- 25 de nov. de 2025
- 9 min de leitura
Atualizado: 26 de nov. de 2025
A postectomia – também conhecida como circuncisão – é a cirurgia que remove o prepúcio, a pele que recobre a glande do pênis. Em adultos, é um procedimento com forte respaldo científico, indicado principalmente para tratar fimose, parafimose, inflamações recorrentes e algumas doenças dermatológicas ou pré-malignas do pênis.
Este artigo reúne a visão histórica, as principais indicações, uma descrição didática da técnica cirúrgica, riscos, benefícios e diretrizes atuais.
Resumo rápido (para quem quer ir direto ao ponto):
|
1. O que é postectomia e qual a diferença de fimose?
Postectomia é o nome da cirurgia.
Fimose é o nome do problema: quando o prepúcio não abre o suficiente para expor a glande. Às vezes esse problema acontece apenas quando o pênis está ereto, a pessoa não consegue retrair a pele prepucial e expor a glande com o pênis ereto, mas em casos severos não se consegue nem expor a glande com o pênis flácido.
Isso causa:
Dificuldade ou impossibilidade de “baixar a pele”
Dor ou fissuras na ereção ou na relação
Dificuldade de higiene, com acúmulo de secreção e mau odor
Quando esse quadro ocorre em adultos, falamos em fimose patológica, e a postectomia costuma ser o tratamento definitivo.
2. Um pouco de história: por que essa cirurgia existe há tanto tempo?
A remoção cirúrgica do prepúcio é muito mais antiga do que a própria medicina moderna. A circuncisão atravessa milênios como prática ritual, identitária, religiosa e, mais recentemente, médica.
Registros arqueológicos apontam representações de circuncisão no Egito antigo há mais de 4.000 anos, em relevos e papiros que descrevem práticas rituais e sanitárias.
Em muitas culturas, a circuncisão se consolidou como rito religioso ou de passagem (judaísmo, islamismo, alguns povos africanos), frequentemente realizada na infância ou adolescência.
A partir do século XIX e início do século XX, em países ocidentais, a circuncisão passou a ser vista também como procedimento médico, inicialmente para tratar ou prevenir fimose, balanites e, mais tarde, para reduzir o risco de câncer de pênis e algumas infecções sexualmente transmissíveis.
Hoje, a indicação em adultos é essencialmente clínica, baseada em sintomas, doenças associadas e qualidade de vida, respeitando evidências científicas e o desejo informado do paciente.
3. Quando a postectomia é indicada em adultos?
3.1. Fimose (prepúcio apertado)
Não consegue expor (ou expõe com muita dificuldade) a glande.
Pode causar dor, fissuras e sangramentos na relação sexual.
Em alguns casos está associada a doenças de pele do pênis, como líquen escleroso e atrófico (chamado balanite xerótica obliterante).
3.2. Parafimose
Acontece quando o prepúcio é puxado para trás e fica preso atrás da glande.
A região incha, dói e pode até estrangular a circulação local.
Depois de tratar a urgência, costuma-se indicar a postectomia para evitar novo episódio.
3.3. Inflamações e infecções repetidas
Balanites e balanopostites de repetição (inflamação da glande e do prepúcio).
Mais comuns em diabéticos, em quem tem higiene difícil ou excesso de prepúcio.
A cirurgia ajuda a quebrar esse ciclo de inflamação.
3.4. Dor e dificuldades na vida sexual
Dor na ereção, fissuras e sangramentos durante o sexo.
Medo, vergonha ou insegurança por conta desses sintomas.
Em muitos casos, após a cirurgia, o paciente relata relações mais confortáveis e tranquilas.
3.5. Doenças dermatológicas e lesões suspeitas
Algumas doenças de pele causam cicatrizes e estreitamento do prepúcio.
Em lesões pré-malignas ou suspeitas de câncer de pênis, a postectomia pode fazer parte da abordagem.
4. Como é a cirurgia de postectomia na prática?
4.1. Anestesia e preparo
O paciente fica deitado de costas (decúbito dorsal).
É realizada, em alguns casos, a tricotomia (retirada dos pelos em excesso)
É feita a sedação anestésica (o paciente "dorme") e então é aplicada a anestesia local (bloqueio dos nervos do pênis).
A pele é higienizada com solução antisséptica.
4.2. Liberação de aderências e hemostasia
Descolam-se cuidadosamente aderências entre a glande e o prepúcio, se existirem.
4.3. Marcação da pele
Existem variações de técnicas, mas a ideia é sempre retirar o excesso de prepúcio e deixar a glande bem exposta:
Marcam-se linhas circulares na pele e na mucosa do prepúcio, definindo quanto será retirado (nem demais, nem de menos, o procedimento depende da análise de cada caso).
4.4. Retirada do prepúcio
O cirurgião remove o segmento de prepúcio previamente planejado.
Vasos sanguíneos são coagulados para evitar sangramentos.
Figura 1- Esquema gráfico da postectomia (circuncisão)

4.5. Pontos e curativo
A borda da pele é unida à borda da mucosa com pontos absorvíveis (não é preciso retirá-los depois).
No final, a glande fica totalmente exposta, e é feito um curativo leve em volta.
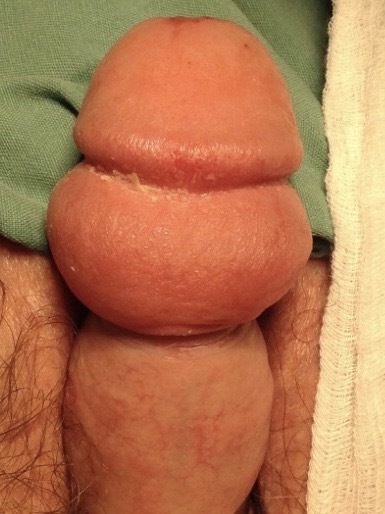
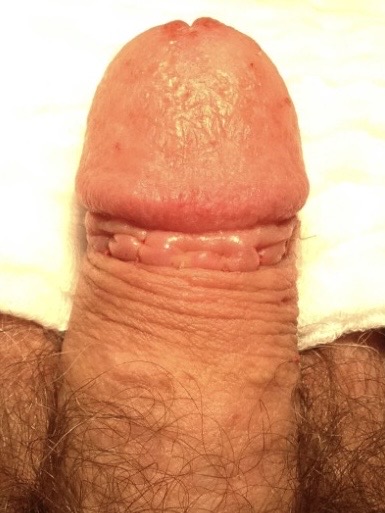
Figura 2 – Resultado imediato (foto antes e depois de uma postectomia)
Na figura acima evidenciamos que a área de estreitamento prepucial (fimose foi totalmente ressecada, restando a glande totalmente exposta, com uma linha de pontos finos em 360° na junção pele–mucosa do pênis.
5. Postectomia em adultos: técnica convencional x dispositivos descartáveis (como o Anastomat)
Nos últimos anos, além da postectomia “clássica” feita com bisturi e pontos, surgiram dispositivos descartáveis específicos para circuncisão em adultos, como os anéis compressivos e os staplers circulares (ex.: dispositivos do tipo Disposable Circumcision Anastomat / ZSR).
5.1 O que são os dispositivos descartáveis (como o Anastomat)?
O termo “Disposable Circumcision Anastomat” ou circular stapler de circuncisão descreve um dispositivo que:
Possui uma lâmina circular que cortao prepúcio;
Ao mesmo tempo, aplica uma fileira circular de grampos (staples) unindo a pele, substituindo a sutura manual;
É de uso único (descartável).
O Anastomat/ZSR é um exemplo desse tipo de tecnologia, desenhado especificamente para circuncisão masculina, muito difundido em estudos asiáticos e em alguns centros que adotaram o método como rotina. Este dispositivo é aprovado pela ANVISA e está disponível em Porto Alegre.

5.2. Como funciona na prática?
Em linhas gerais:
O dispositivo é dimensionado de acordo com o diâmetro do pênis.
O prepúcio é posicionado no anel do Anastomat.
Aciona-se o mecanismo: a lâmina circular corta o excesso de prepúcio e os staples fazem a anastomose circular na base da glande.
O paciente vai para casa com os grampos em posição; a retirada dos grampos residuais é feita depois de alguns dias, em consultório.
5.3. O que mostram os estudos sobre staplers (como o Anastomat) x cirurgia convencional?
5.3.1. Ensaio clínico randomizado em adultos
Um estudo prospectivo randomizado com 879 homens adultos [Jin XD et al, Braz J Med Biol Res 2015; 48(6):577-582], comparando circuncisão com stapler circular versus técnica convencional, encontrou:
Tempo operatório menor no grupo do stapler;
Menor perda de sangue e dor pós-operatória imediata um pouco menor;
Taxa global de complicações semelhante entre os grupos;
A maioria dos pacientes submetidos ao stapler precisou de remoção posterior de grampos residuais, o que é uma etapa específica desse método.
Conclusão dos autores: o stapler para circuncisão é uma técnica segura e eficiente em termos de tempo, mas ainda necessita de refinamentos e de cirurgiões familiarizados com a tecnologia.
5.3.2. Estudo de base populacional com Disposable Circumcision Anastomat
Um estudo retrospectivo taiwanês [Chou C et al, J Clin Med 2022; 11(20):6206] com base populacional, avaliou a eficácia e segurança de um Disposable Circumcision Anastomat em comparação com a circuncisão convencional:
Confirma o que diferentes revisões sistemáticas já apontavam, de que os dispositivos de sutura descartáveis são não inferiores à técnica convencional;
Em muitos casos, houve redução de tempo cirúrgico, menos sangramento e alta satisfação estética;
As taxas de complicações significativas permaneceram baixas e comparáveis à técnica clássica.
5.3.3. Revisões sistemáticas e meta-análises
Várias revisões sistemáticas e meta-análises avaliaram os disposable circumcision suture devices (DCSD) e staplers (grupo em que se incluem os dispositivos como o Anastomat):
Uma meta-análise [Huo et al et al 2017; 19(3): 362-367] comparou dispositivos descartáveis de sutura com circuncisão convencional para fimose/redundância de prepúcio:
Encontrou tempo operatório menor, menos sangramento e boa aparência estética no grupo dos dispositivos;
As complicações foram em geral semelhantes ou discretamente menores, embora com qualidade de evidência baixa a moderada.
Uma Cochrane meta-analysis [Cochrane Database Syst Rev 2021; 31;2021(3)] analisou ensaios clínicos que compararam dispositivos de circuncisão com as técnicas cirúrgicas padrão em adolescentes e adultos.
Os autores concluíram que:
Não há aumento de eventos adversos graves com o uso de dispositivos em comparação à cirurgia convencional.
Pode haver leve aumento de eventos adversos moderados, como necessidade de pequenos ajustes ou intervenções adicionais (há estudos mostrando que até 88% dos pacientes precisam retirar grampos residuais após a cicatrização inicial, com esses aparelhos).
Em contrapartida, os dispositivos reduzem de forma clinicamente relevante o tempo de procedimento (em média, cerca de 17 minutos a menos por cirurgia) e tendem a proporcionar
menor dor nas primeiras 24 horas e
satisfação um pouco maior por parte dos pacientes quanto ao procedimento em si.
A qualidade global das evidências foi classificada como baixa a moderada, e a revisão enfatiza que a escolha do método deve considerar o contexto local, a experiência da equipe e a disponibilidade de dispositivos, além de recomendar novos ensaios clínicos de boa qualidade para refinar essas estimativas.
Em resumo: os dispositivos tipo Anastomat se inserem nesse grupo de staplers avaliados pelas grandes revisões – com perfil de segurança semelhante ao método convencional e algumas vantagens logísticas.
Por isso, a escolha entre técnica convencional e dispositivo (como o Anastomat) deve ser feita em decisão compartilhada, levando em conta:
O quadro clínico (fimose simples x casos mais complexos);
A disponibilidade de cada método no serviço;
Custos envolvidos;
Preferências do paciente e experiência do urologista.
6. Como é o pós-operatório da postectomia?
6.1. Dor e inchaço
É comum sentir dor leve a moderada nos primeiros dias.
O uso de analgésicos e, quando indicado, anti-inflamatórios costuma controlar bem.
A região fica inchada e mais “avermelhada”, principalmente a glande – isso melhora ao longo de 2–3 semanas.
6.2. Higiene e curativo
Manter a região limpa e seca, lavando com água e sabonete neutro conforme orientação.
Secar com cuidado, sem esfregar (apenas encostar a toalha).
Trocar o curativo conforme o urologista orientou; algumas vezes usa-se pomada cicatrizante ou antibiótica.
6.3. Atividade física e trabalho
Atividades de escritório geralmente podem ser retomadas em poucos dias, dependendo do conforto do paciente.
Exercícios intensos, bicicleta e esportes de impacto devem ser evitados por 45 dias.
6.4. Vida sexual
Relações sexuais e masturbação geralmente só são liberadas após cicatrização completa, em torno de 45 dias.
A liberação exata é definida na consulta de retorno, caso a caso.
7. Benefícios potenciais da postectomia
A decisão pela cirurgia deve ser individualizada, mas os benefícios mais frequentemente observados são:
Facilidade de higiene da glande e redução de odor.
Redução da ocorrência de fimose, parafimose e balanopostites recorrentes.
Diminuição do risco de câncer de pênis em pacientes com fimose crônica e más condições de higiene (principalmente quando a circuncisão é feita mais precocemente).
Em alguns contextos, há evidência de redução do risco de algumas ISTs (em especial HIV em programas de circuncisão em massa em países africanos), embora isso não substitua o uso de preservativo.
Possível melhora na qualidade de vida sexual quando havia dor, fissuras ou insegurança relacionadas à fimose.
8. Riscos e possíveis complicações
A postectomia é, em geral, uma cirurgia segura. Ainda assim, como qualquer procedimento, tem riscos:
8.1. Complicações mais comuns (e geralmente leves)
Pequenos sangramentos pela linha de pontos
Inchaço mais prolongado
Desconforto ao urinar nos primeiros dias
8.2. Complicações menos frequentes
Infecção na ferida cirúrgica
Hematoma (acúmulo de sangue sob a pele)
Cicatriz que não fica com a estética ideal (assimetria, excesso de pele remanescente)
Alterações na sensibilidade da glande (para mais ou para menos)
Complicações graves são raras, especialmente quando o procedimento é feito por urologista experiente e com os cuidados adequados.
9. Mitos e verdades sobre postectomia
“Vou perder totalmente o prazer sexual.”
Em geral mito.
A sensibilidade pode mudar um pouco com a glande mais exposta, mas muitos homens relatam melhora global do conforto e da segurança na relação, principalmente quando havia dor ou fissuras antes.
“A recuperação é insuportavelmente dolorosa.”
Mito
Há desconforto, sim, principalmente nos primeiros dias, mas na maioria das vezes é bem controlado com remédio analgésicos simples.
“Depois da cirurgia, não vou mais ter problemas de higiene.”
Em parte, verdade.
A higienização da glande fica bem mais fácil, mas higiene ainda é fundamental: é preciso manter o hábito de lavar bem e região.
“Postectomia previne totalmente o câncer de pênis.”
Mito.
Ela reduz fatores de risco, como fimose crônica e higiene difícil, mas não zera o risco. A avaliação urológica e o cuidado com a saúde íntima continuam importantes.
10. Quem deve procurar o urologista para avaliar a necessidade de postectomia?
É recomendável agendar consulta se você:
Tem dificuldade ou não consegue expor a glande.
Sente dor, fissuras ou sangramento na relação sexual.
Apresenta inflamações ou secreções repetidas sob o prepúcio.
Já teve parafimose (prepúcio preso atrás da glande).
Percebe manchas, feridas ou áreas esbranquiçadas que não cicatrizam na glande ou no prepúcio.
O urologista vai:
Avaliar o quadro clínico.
Explicar as opções de tratamento (inclusive alternativas não cirúrgicas, quando possíveis).
Discutir riscos, benefícios e a melhor estratégia para o seu caso.
11. Diretrizes e recomendações atuais:
Os principais consensos e diretrizes reforçam alguns pontos importantes:
Tratamento conservador primeiro (especialmente em crianças):
Uso de pomadas com corticóide e orientação de higiene são o primeiro passo na maioria dos casos de fimose infantil.
Indicação cirúrgica quando há fimose patológica, sintomas importantes ou complicações:
Em adultos, a postectomia é o tratamento cirúrgico padrão da fimose patológica.
Indicações oncológicas:
Em presença de lesões suspeitas de neoplasia, a circuncisão pode ser parte da estratégia diagnóstica e terapêutica.
De maneira geral, órgãos como a Sociedade Brasileira de Urologia e entidades internacionais recomendam que a decisão seja compartilhada, baseada em evidências, na avaliação individual e nos valores do paciente.
12. Aviso importante
Este texto tem caráter informativo e não substitui consulta médica.
Cada caso é único, e a indicação de postectomia deve ser feita após avaliação individualizada pelo seu urologista.
Avaliação de fimose e postectomia em Porto Alegre
Se você se identificou com algum desses sintomas ou tem dúvidas sobre a necessidade de postectomia, o ideal é conversar com um urologista de confiança.
Dr. Charles Riedner – Urologia
Av. Praia de Belas, 1212 – Sala 1302 – Porto Alegre/RS
Telefone/WhatsApp: (51) 99620-0766